作者 北京大学人民医院 李晓波
概念
HBV再激活,指先前非活动性或已康复的HBV感染者突然出现血清HBV DNA升高,常伴有肝炎活动、转氨酶水平升高,可导致临床明显的急性肝炎,严重者可出现急性肝功能衰竭甚至死亡,临床易误诊为药物性肝损害。
HBV再激活可以是自发的,但绝大多数因癌症化疗、免疫抑制治疗或免疫状态变化而激发。
目前,通常以HBV DNA水平作为HBV再激活的判断标准。HBV再激活被定义为在化疗和(或)免疫抑制治疗过程中或之后出现的HBV DNA升高超过1个log值,或其绝对值>108 IU/ml,或原HBsAg(-)者连续两次检测出HBsAg(+)。
机制与表现
在免疫抑制治疗或化疗过程中,机体的免疫功能受到抑制,病毒复制与机体免疫反应之间的平衡被打破,HBV在体内大量复制并感染更多的肝细胞。例如,HBV DNA中含有糖皮质激素的应答元件,糖皮质激素可激活HBV基因表达,使HBV复制再度活跃;利妥昔单抗可导致成熟B细胞减少,使其终末分化而成的浆细胞亦减少,继而抗体产生下降,引起继发性体液免疫功能障碍,从而诱发HBV再激活。
当免疫抑制剂或化疗药物减量或停药后,机体的免疫力逐渐恢复,免疫重建导致受感染肝细胞被细胞毒性T细胞攻击,造成肝脏的炎症、坏死。HBV再激活导致肝损伤多发生在停药后,亦可发生在用药过程中。
由于HBV在肝细胞内大量复制,干扰了细胞的正常代谢,引起细胞缺氧致肝细胞凋亡、坏死,肝组织受到破坏,从而导致最显著的病理变化特征——门管区纤维化。
HBV再激活的典型病程分为3个阶段:HBV复制增加期、肝损伤期及恢复期(图1)。
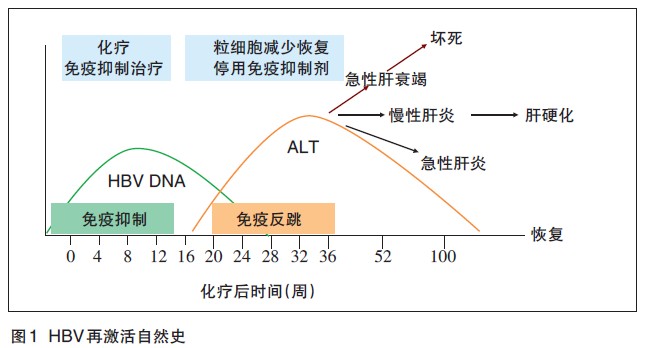
第1阶段指用免疫抑制剂或化疗药物后不久,随病毒复制的突然增加而启动再激活,HBeAg(-)患者血清中可再度出现HBeAg(+);第2阶段发生于免疫抑制剂和(或)化疗药物减量或停药后,肝细胞损伤或肝炎出现,表现为血清转氨酶升高,出现肝炎相关症状,严重者出现肝功能衰竭,HBV DNA水平于此阶段开始下降;第3阶段为恢复期,肝损伤缓解,HBV DNA恢复至基线水平。当然,并非所有HBV再激活患者均经历上述完整的3个阶段。部分患者HBV DNA升至高水平,但无免疫重建,不出现肝损伤,这些患者通常不能完全恢复,常见于长期应用免疫抑制剂者;还有部分患者肝炎活动持续存在,发展成不同程度的慢性肝炎。
HBV再激活的临床表现差异很大,HBV复制增加期HBV DNA水平升高,临床无症状;肝损伤期与恢复期的临床表现可从无症状的轻度ALT增高,直至出现暴发性肝衰竭甚至死亡。
发生率与危险因素
慢性HBV感染者接受免疫抑制治疗或化疗后,HBV再激活而导致肝炎活动或肝衰竭的发生率不一,约为14%~67%。
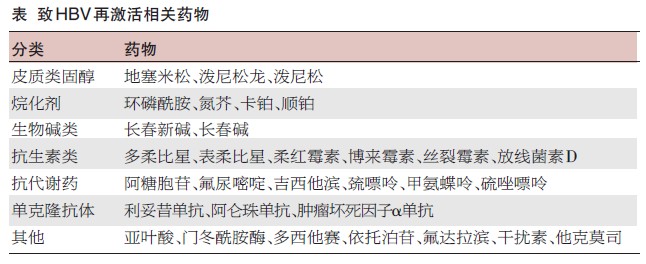
HBV再激活是否发生可能由宿主基础病毒感染状态、药物、罹患疾病种类及病毒本身等因素决定,其中罹患疾病种类与药物的影响最大。免疫抑制剂使用前HBsAg(+)、HBeAg(+)、HBV DNA>(2.0E+4)IU/ml是HBV再激活的危险因素;化疗方案中含皮质类固醇、单克隆抗体及蒽环类抗生素以及药量大、疗程长可显著增加HBV的再激活率。在罹患疾病种类中,接受化疗的淋巴瘤最常引起HBV再激活,其次为乳腺癌、肺癌等。与HBV再激活相关的药物见表。
预防
HBV再激活造成的不良后果临床并不少见,因此各权威机构分别在指南中提及相关内容,接受免疫抑制治疗、化疗的HBV感染者的预防性抗病毒治疗得到业内的共识。
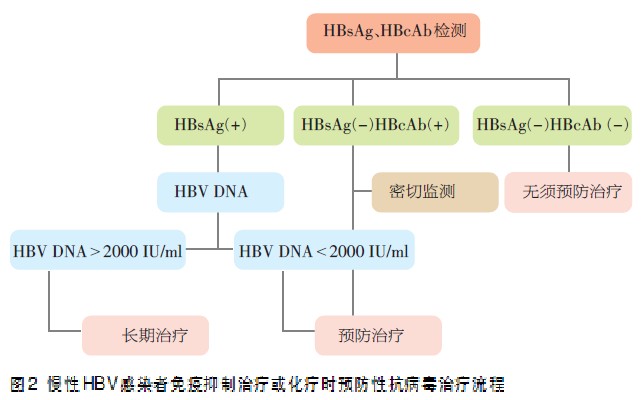
《中国慢性乙型肝炎防治指南(2010年)》明确指出:①对于因其他疾病而接受化疗、免疫抑制治疗的患者,应常规筛查HBsAg。若HBsAg(+),即使HBV DNA(-)、ALT正常,也应在治疗前1周开始服用拉米夫定或其他核苷(酸)类似物;对HBsAg(-)、HBcAb(+)患者,在给予长期或大剂量免疫抑制剂或细胞毒药物(特别是针对B或T淋巴细胞的单克隆抗体)治疗时,应密切监测HBV DNA与HBsAg,若出现阳转则应及时加用抗病毒治疗(图2)。②在化疗或免疫抑制治疗停止后,应根据患者病情决定停药时间。对于基线HBV DNA<2000 IU/ml的患者,在完成化疗或免疫抑制治疗后,应当继续治疗6个月;基线HBV DNA水平较高(>2000 IU/ml)的患者,停药标准与免疫功能正常CHB患者相同。③对于预期疗程≤12个月的患者,抗病毒治疗可选用拉米夫定或替比夫定;对于预期疗程更长的患者,应优先选用恩替卡韦。④核苷(酸)类似物停用后可出现复发,甚至病情恶化,应予以高度重视。⑤干扰素有骨髓抑制作用,应避免选用。
对于停药标准,各指南间还有差异。
《亚太肝脏研究学会(APASL)慢性乙型肝炎治疗指南(2012年)》建议抗病毒治疗应持续至免疫抑制治疗或化疗结束后至少6个月;《欧洲肝脏研究学会(EASL)慢性HBV感染管理指南(2012年)》则建议,对于HBsAg(+)者,无论其HBV DNA基线水平如何,免疫抑制治疗结束12个月后方可考虑停药;《美国肝病研究学会(AASLD)慢性乙型肝炎临床指南(2009年)》与《中国慢性乙型肝炎防治指南(2010年)》推荐,对于基线HBV DNA<2000 IU/ml的患者,在完成化疗或免疫抑制剂治疗后,应当继续抗病毒治疗6个月,而对于基线HBV DNA水平较高(>2000 IU/m1)的患者,停药标准与免疫功能正常CHB患者相同。
目前,有关HBsAg(-)、HBcAb(+)患者是否需要预防性抗病毒治疗尚有争论。建议对此类患者常规进行HBV DNA检查,及时发现HBV感染者与携带者,治疗过程中密切监测HBV DNA及肝功能。由于HBcAb(+)亦有可能是HBV隐匿性感染,因而最新的《美国国家癌症综合网络(NCCN) NHL治疗指南(2010年)》强调,对HBcAb(+)患者应直接给予预防性抗病毒治疗,应用利妥昔单抗联合化疗时的安全治疗策略是加强相关监测,给予预防性、足疗程的抗病毒治疗及及时的乙型肝炎疫苗接种。
