作者 上海第二军医大学长海医院感染科 万谟彬 中国医科大学附属盛京医院 窦晓光
2013年6月,英国国立优质卫生和保健研究所 (National Institute for Health and Care Excellence,NICE) 发布更新了《儿童、青年和成人慢性乙型肝炎诊断和管理指南》(以下简称《指南》)。这是 NICE 发布的第 5 个慢性乙型肝炎 (CHB) 诊疗指南。
迄今为止,NICE 发布的乙型肝炎相关的指南或规范包括:2006 年阿德福韦酯和聚乙二醇干扰素α-2a(PEG-IFN α-2a)治疗 CHB 第 96 号技术评估指南、2008 年替比夫定和恩替卡韦 (ETV) 治疗 CHB 第 153 号和第 154 号技术评估指南、2009 年替诺福韦酯 (TDF) 治疗 CHB 第 173 号技术评估指南和 2013 年《指南》,该《指南》更新了第 96 号技术评估指南,并将第 153 号、第 154 号和第 173 号技术评估指南包涵其中。
2013 年版英国《儿童、青年和成人慢性乙型肝炎诊断和管理指南》内容概要
2013 年版 NICE《指南》对 CHB 的自然史、治疗目标、治疗策略等分别给予了明确的定义或推荐:
1、HBV 感染的自然史:HBV 感染的自然史分为 4 个期:免疫耐受期 (immune tolerance phase)、免疫清除期(immune clearance phase)、免疫控制期(immune control phase) 和免疫逃逸期(immune escape phase)。
NICE《指南》指出,HBeAg 消失的患者可能进入免疫控制期,此期患者血清 HBV DNA 水平很低或检测不到,ALT 正常,肝纤维化进展风险小。但另有一些患者虽然 HBeAg 阴性,HBV DNA 水平却升高,这是由于 HBV 基因突变的病毒株所致,该突变株不表达 HBeAg,即为免疫逃逸期,可导致急性坏死性炎症和纤维化进展。
2、CHB 的治疗目标:CHB 的治疗目标是预防肝硬化、肝癌和肝衰竭。ALT 正常化,炎症计分下降、肝活组织检查显示肝纤维化改善或未加重,抑制血清 HBV DNA 水平至检测不到,HBeAg 消失和抗 -HBe 血清学转换,HBsAg 消失和抗 -HBs 血清学转换等是监测疾病进展和治疗应答的替代指标。
3、代偿期 CHB 成人患者治疗策略:代偿期 CHB 成年患者抗病毒治疗顺序:除对 PEG-IFNα-2a 禁忌者外,对其他所有代偿期 CHB 成年患者均用 PEG-IFN α-2a 作一线治疗。
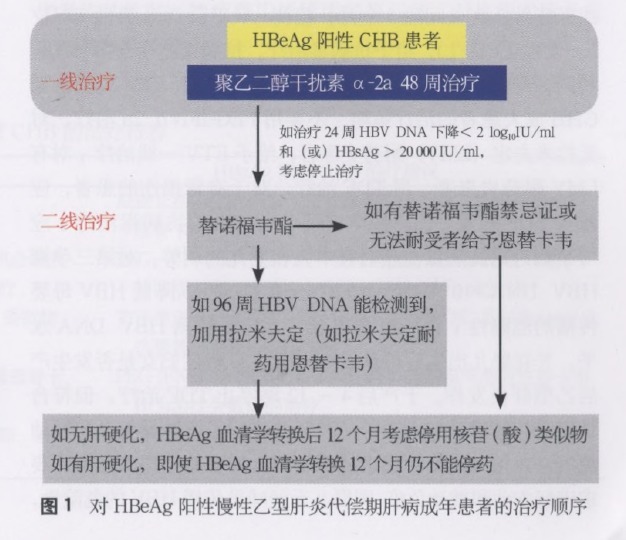
(1) 成人 HBeAg 阳性代偿期肝病患者(图 1):给予 PEG-IFN α-2a 作为一线治疗,为期 48 周。如果用 PEG-IFN α-2a 治疗 24 周后,HBV DNA 水平下降 <2log10 hbsag=">20 000 IU/ml,应考虑停止治疗。并且提供二线治疗方案。PEG-IFNα-2a 治疗未获得 HBeAg 血清学转换或者 HBeAg 血清学转换后复发者可以选择 TDF 作为二线治疗。不能耐受 TDF 或者有应用禁忌证的患者可以选择 ETV 作为二线治疗。
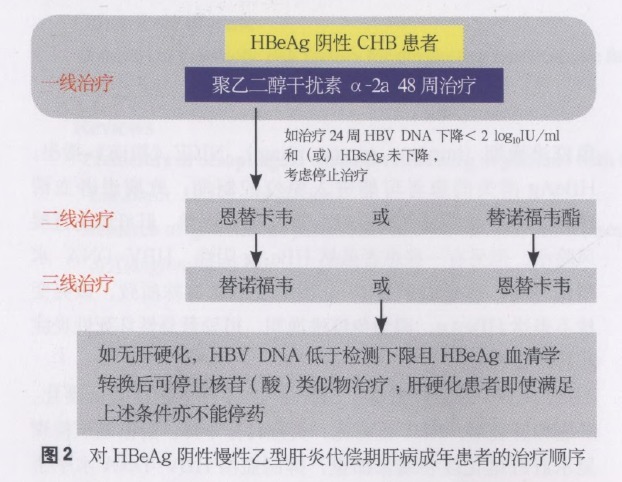
(2) 成人 HBeAg 阴性代偿期肝病患者(图 2):给予 PEG-IFN α-2a 作为一线治疗,为期 48 周。如果使用 PEG-IFN α-2a 治疗 24 周后,HBV DNA 水平下降 <2log10U/ml 和(或)HBsAg 水平无下降,应考虑停止治疗。并且提供二线治疗方案。PEG-IFN α-2a 一线治疗后,如果 HBV DNA 仍能检测出,则使用 ETV 或者 TDF 作为二线治疗。
核苷(酸)类似物 (NAs) 治疗停药原则:对 HBeAg 阳性代偿期 CHB 成年患者,如无肝硬化,需治疗至 HBeAg 血清学转换后 12 个月,可考虑停药;如有肝硬化,则仍需继续治疗。对 HBeAg 阴性代偿期 CHB 成年患者,如无肝硬化,治疗至 HBV DNA 检测不到和 HBsAg 血清学转换后 12 个月,可考虑停药;如有肝硬化,则仍需继续治疗。
4、CHB 特殊人群的治疗策略:
(1) 代偿期 CHB 儿童和青年患者的治疗:在开始治疗前,与儿童、青年及其父母或监护人讨论治疗选择、不良反应和长期预后。在治疗开始前,对儿童和青年暴露人类免疫缺陷病毒的个体危险性进行评价,如果需要,经常重复检测是否有人类免疫缺陷病毒感染。
如证明有明显的肝纤维化 (METAVIR 记分 F2 或 Ishak 计分 2),或经连续 2 次(间隔 3 个月)检测 ALT 异常 (男性 30 U/L、女性 19 U/L),给予抗病毒治疗。抗病毒治疗方案与成人相同,考虑 PEG-IFN α-2a 为一线治疗方案。
(2)失代偿期 CHB 成人患者的治疗策略:不要用 PEG-IFN α-2a 治疗。对无拉米夫定 (LMV) 耐药史患者,给予 ETV 一线治疗;对有 LMV 耐药史患者,用 TDF 治疗,对于有肾损伤的患者,应减少 TDF 剂量。
(3) 怀孕或哺乳期妇女的抗病毒治疗:应与孕妇讨论抗病毒治疗对其本人和婴儿的利弊。对第三孕期 HBV DNA>107 U/ml 孕妇,给予 TDF,以降低 HBV 母婴传播的危险性;在开始 TDF 治疗后定量检测 HBV DNA 水平,并在婴儿出生后每月监测 ALT,以确定妇女是否发生产后乙型肝炎发作。
于产后 4 - 12 周停止 TDF 治疗,但符合长期治疗标准的妇女除外;对婴儿进行乙型肝炎主动和被动免疫,并按《指南》要求进行随访,如婴儿已按《指南》要求进行主动和被动免疫,则婴儿无经哺乳传播 HBV 的危险性,可以哺乳。
(4) CHB 合并丙型肝炎成年患者的治疗:建议给予 PEG-IFNα和利巴韦林治疗。(5) CHB 合并丁型肝炎成年患者的治疗:建议给予 48 周的 PEG-IFN α-2a 治疗。如用 PEG-IFN α-2a 治疗 6 至 12 个月后,HDV RNA 未下降,则考虑停止治疗。否则继续治疗并每年评价治疗应答情况,至 HBsAg 血清学转换后停止治疗。
NICE 指南推荐 PEG-IFNα作为 CHB 一线治疗药物的临床意义
CHB 是由 HBV 引起的慢性进展性疾病,如果没有及时有效的抗病毒治疗,疾病将缓慢进展,最终发展为肝硬化、肝衰竭或肝细胞癌的风险约为 15%-40%。有效的抗病毒药物 (NAs) 在临床应用以来,通过持久地抑制 HBV 复制,可以明显改善肝脏炎症,使 ALT 恢复正常。
然而经过 NAs 长期治疗的患者,特别是肝组织明显纤维化或肝硬化的患者仍然会发生 HCC。因此,临床亟需采取有效的抗病毒措施,减轻肝脏炎症,同时有效地延缓和减少肝功能失代偿、肝硬化、肝癌及其并发症的发生,改善患者生活质量和延长生存时间。
与以往欧美学者多主张 CHB 一线治疗以强效、低耐药的 NAs (ETV 或 TDF) 为主、较少应用 PEG-IFNα(特别是 HBeAg 阴性 CHB)不同的是,欧洲核心指南即 NICE 指南首次将 PEG-IFNα作为一线抗 HBV 的药物,建议 PEG-IFN α治疗无效时再换用 TDF 或 ETV,其目的就是要在实现有效抗病毒治疗的同时,实现机体的持久免疫控制,达到阻止肝功能失代偿,特别是降低 HCC 发生的目的。
1、对治疗终点的重新解读:CHB 的治疗目标非常明确,就是通过长期有效的抗病毒治疗减轻肝脏的炎症和纤维化,阻止或延缓疾病进展,避免肝硬化和失代偿性肝病,减少 HCC 的发生,延长生存期和提高生活质量。然而,对抗病毒药物治疗的终点即停药的标准一直没有达成统一。
一般认为治疗的理想终点是获得 HBsAg 清除或血清学转换,即实现临床治愈。而满意终点对于 HBeAg 阳性 CHB 则为 HBVDNA 应用敏感的试剂检测不到,同时持久的 HBeAg 血清学转换;对于 HBeAg 阴性 CHB 并没有合适的指标确定为满意的治疗终点。另外 NAs 治疗后即使达到满意终点,停药后的复发率仍然较高,以至于临床医师不能给患者停药。
那么 CHB 没有达到理想的终点就不能停药吗?
(1) 免疫控制与治疗终点:HBV 感染自然史的研究结果显示,在没有经过治疗的慢性 HBV 感染者中,有一部分感染者通过机体的免疫控制,可以达到 HBV DNA 抑制,同时伴有 HBeAg 血清学转换和 HBsAg 低水平,这些人群疾病进展缓慢或不进展。
因此,我们有理由说免疫控制是 CHB 抗病毒治疗获得临床治愈的关键。在目前的两类治疗药物中,干扰素治疗实现免疫控制具有优势。NAs 治疗后病毒可以得到较好的控制,HBeAg 可以消失,但发生 HBeAg 血清学转换或 HBsAg 消失的人群较少,很难达到持久的免疫控制。
停药后复发率高,通常需要长期维持,这就会带来长期治疗的安全性顾虑、依从性下降以及治疗费用持续增加等困扰。PEG-IFN α属于具有免疫调节作用的抗病毒药物,PEG-IFN α治疗的作用主要通过调节机体免疫而发生,因此能通过有限疗程实现免疫控制,在治疗期间不仅可观察到 HBV DNA 水平下降,同时还有 HBsAg 的明显下降,尤其是停药后应答持久,仍能控制 HBV 复制,并可降低远期的肝癌和肝硬化风险。
(2) PEG-IFNα治疗与免疫控制:PEG-IFN α在临床应用以来,越来越多的循证证据显示,PEG-IFN α有限疗程可实现较高的 HBeAg 血清学转换与 HBsAg 清除率,即能帮助患者实现停药后持久应答,甚至获得临床治愈,这意味着患者可以避免长期治疗的困扰,摆脱治疗费用与耐药风险持续增加的顾虑,并且可以获得肝癌、肝硬化风险降低的获益。
Ⅲ期临床研究结果显示,PEG-IFNα-2a 治疗 HBeAg 阳性 CHB 停药后 1 年 HBeAg 血清学转换率为 42%。Buster 等的研究结果证实,PEG-IFNα治疗应答者(停药后 24 周 HBeAg 清除),停药后 3 年 HBsAg 清除率为 30%。
而 Lin 等的长期随访研究结果显示,与未治疗且未获得 HBeAg 血清学转换的 CHB 患者相比,接受干扰素治疗者不论是否获得 HBeAg 血清学转换,累计肝硬化发生率均会显著下降,其中发生 HBeAg 血清学转换者的肝硬化累计发生率更低。
2、PEG-IFNα治疗 CHB 的临床疗效:近几年国内外权威指南均推荐 PEG-IFN α作为 CHB 的重要治疗药物。2009 年的 AASLD 指南推荐可使用任意一种抗病毒药物作为初始治疗方案,但明确 PEG-IFN α与 ETV、TDF 应被优先推荐。

在此之后,2012 年版 EASL 指南与 APASL 指南均指出 CHB 治疗选择 PEG-IFN α或 NAs 作为初始治疗方案,但在 NAs 药物中仅将 ETV、TDF 作为一线选择,这主要是针对 NAs 耐药问题。2013 年 NICE《指南》在已往全球指南基础上有了更进一步的发展,更加强调 CHB 抗病毒治疗顺序,将 PEG-IFN α-2a 作为 CHB 首选的一线治疗用药 (表 1)。
NICE 是全球颇为重要的卫生技术评价机构,其主要职责是用循证医学和卫生经济学工具为医务人员提供统一的临床指南和标准。NICE 制定的指南被作为欧洲,乃至全球医疗规范的参考。
因为英国属于强制性应用药物经济学评价指南的国家,NICE 指南往往会在治疗决策中综合考虑药物经济学利益。因此,2013 年版 NICE《指南》在讨论一个重要的问题:何种方案治疗 CHB 具有临床与成本效果。
针对这一问题,NICE 首先明确将 HBsAg 阴转和(或)血清学转换、停药后持久应答作为理想治疗终点,并以此为标准,分析大量已发表的临床研究与药物经济学研究数据,对 PEG-IFNα-2a 和各种 NA 单药或联合治疗的疗效进行了对比,同时应用模型对不同用药顺序进行成本分析。
最终,《指南》确定,PEG-IFN α -2a 治疗可在有限疗程内实现更高治疗目标,无耐药风险,且最具成本效果比。因此,推荐 PEG-IFN α-2a 为一线治疗药物,TDF 与 ETV 作为二线治疗。
3.PEG-IFN α作为一线用药的临床意义:权威指南将 PEG-IFNα-2a 推荐为 CHB 的一线治疗方案,不单纯是对药物疗效的评价结果,更是对相对有限疗程治疗策略的肯定,这一推荐也更能满足中国 CHB 患者的治疗需求。我国慢性 HBV 感染者约 9 300 万人,其中 CHB 患者约 2 000 万例。
大量患者面临 HBV 长期感染,疾病进展带来的健康损害以及经济负担。面对这种困境,专家建议对于无干扰素治疗禁忌证的 CHB 患者应该首先选择 PEG-IFN α治疗,争取通过有限疗程治疗实现持久免疫控制,摆脱疾病的长期困扰。
当然临床使用 PEG-IFNa 治疗对医师的要求相对较高,最主要的是选择合适时机,即选择免疫清除期开始治疗,并根据患者基线病毒学及生物化学特征来预测 PEG-IFN α应答。目前的研究结果提示,基线 ALT 较高、HBVDNA 相对较低及 HBsAg 较低者对 PEG-IFNα治疗应答更好,因为这群患者绝大多数对 HBV 也已经不再耐受。
例如 NEPTUNE 研究结果显示,在亚洲 CHB 患者中,PEG-IFN α-2a 治疗 ALT 5-10× ULN、HBV DNA 7.6 log10IU/ml 者,停药后 24 周 HBeAg 血清学转换率达到 61%。因此,对于 CHB 患者来说如果选择了合适的治疗时机,应用 PEG-IFN α一定会取得较好的临床疗效。
总之,我国实行乙型肝炎疫苗计划免疫已经超过 20 年,但成人 HBV 感染率仍然较高,由于疾病复杂、隐匿进展,且预后较差,CHB 始终是我国疾病负担最重的疾病之一。
2013 年版 NICE《指南》推荐 PEG-IFN α作为 CHB 患者的一线药物,既有理论依据,又有充分的循证医学证据,肯定了 PEG-IFN α有限疗程在 CHB 治疗中的价值:可实现理想治疗终点,更具成本效果,能帮助患者摆脱长期甚至终身治疗的困扰,这正可以解决了中国现阶段 CHB 治疗不规范、患者依从性差、治疗费用持续增加等问题,对临床实践具有重要的参考价值。
国内外 PEG-IFNα的个体化治疗进展与实施建议
CHB 是难治性疾病,发病机制与临床表现复杂,病毒、宿主与环境等多种因素均可能影响疾病进展与治疗应答,因此,个体化治疗始终是 CHB 抗病毒治疗的热点问题之一。根据治疗应答指导治疗(RGT 治疗策略)是 PEG-IFN α个体化治疗的重要组成,受到国内外学者的广泛关注。
1、PEG-IFN α个体化治疗的应答预测时间点与指标的研究进展:相关研究主要关注应答判断的时间点与观察指标。目前的研究结果显示,PEG-IFN α治疗早期 HBsAg、HBeAg 与 HBV DNA 改变可作为治疗应答与疗程预测的主要指标。综合临床研究结果与实际应用的可能性,HBsAg 与 HBV DNA 水平成为 PEG-IFN α治疗期间的应答预测指标。
Piratvisuth 等对 PEG-IFNα-2a 治疗 HBeAg 阳性 CHBⅢ期临床研究的回顾性分析结果显示,24 周的 HBsAg 水平变化可预测停药后 HBeAg 血清学转换的持久性。治疗 24 周时 HBsAg 低水平 (≤1 500 IU/ml)、中等水平(1 500 - 20 000 IU/ml) 及高水平 (>20 000 IU/ml) 的患者在治疗结束后 24 周的持久 HBeAg 血清学转换率分别为 54%、26% 和 15%。
NEPTUNE 研究的结果相似,PEG-IFNα-2a 治疗 24 周 HBsAg 低、中、高水平者停药后 24 周 HBeAg 血清学转换率分别为 57%、45% 和 0。
综合治疗期间 HBsAg 与 HBV DNA 水平的改变能够更好地预测治疗结束后的持久应答情况。PEG-IFN α-2aⅢ期临床研究的回顾性分析显示,24 周 HBsAg<20 000 IU/ml 且 HBV DNA<1×105 拷贝 /ml 者与 HBsAg>20 000IU/ml 且 HBV DNA>1×105 拷贝/ml 者,停药后 24 周 HBeAg 血清学转换率分别为 53%、9%。
在 HBeAg 阴性患者中,PEG-IFN α治疗早期 HBsAg 水平改变亦可预测停药后应答情况。Rijckborst 等的研究结果显示,PEG-IFN α治疗 12 周 HBsAg 水平未见任何下降的患者停药后持久应答率为 0 - 5%。Moucari 等开展的 PEG-IFN α-2a 治疗 48 例 HBeAg 阴性 CHB 的研究结果显示,HBsAg 水平仅在持续病毒学应答 (SVR) 的患者中明显下降。
治疗 24 周 HBsAg 定量下降 >1 lg10IU/ml 对 SVR 的阳性预测值为 92%。Marcellin 等对 PEG-IFN α -2a 治疗 HBeAg 阴性 CHBⅢ期临床研究的回顾性分析结果显示,治疗 24 周 HBsAg 水平下降≥10% 者与 HBsAg 水平下降 <10% 者相比,停药后持久应答率显著增加 (43% 与 13%,P=0.0004)。
治疗末的 HBsAg 水平对停药后持久应答也有预测作用,Brunetto 等的研究显示,PEG-IFN α-2a 治疗或联合 LMV 治疗 48 周 HBsAg 水平越低,停药后 HBV DNA 持久应答率越高,治疗末 HBsAg 水平 <10IU/ml、<100 IU/ml 和 <1 000 IU/ml 者停药后 24 周 HBVDNA<400 拷贝 /ml 的比例分别为 88%、66% 和 40%。
2、PEG-IFN α个体化治疗的实施建议:NICE《指南》推荐 PEG-IFN α-2a 作为 CHB 初治患者的首选治疗,并要求根据治疗 24 周 HBsAg 与 HBV DNA 水平变化情况判断疗效,调整治疗方案:
(1) HBeAg 阳性患者 PEG-IFN α-2a 治疗 24 周时,HBV DNA 下降≥2 log10 IU/ml 且 HBsAg 水平≤20 000 IU/ml 的患者可以继续 PEG-IFN α-2a 治疗,HBV DNA 下降 <2 log10=">20 000 IU/ml 的患者可以换为 TDF 或 ETV 治疗;
(2) HBeAg 阴性患者 PEG-IFNα-2a 治疗 24 周时,HBV DNA 下降≥2 log10 IU/ml 和(或)HBsAg 水平较基线下降的患者可以继续 PEG-IFN α-2a 治疗,HBV DNA 下降 <2 log10 IU/ml 且 HBsAg 无下降者则换用 TDF 或 ETV 治疗。
我国《干扰素治疗慢性乙型肝炎专家建议》(简称《专家建议》)自 2010 年就对 PEG-lFN α的 RGT 策略给予了明确的实施建议,并且根据抗 HBV 研究进展与追求更高疗效的临床实际需求,在 2012 年对 RGT 策略进行了进一步的补充与完善:
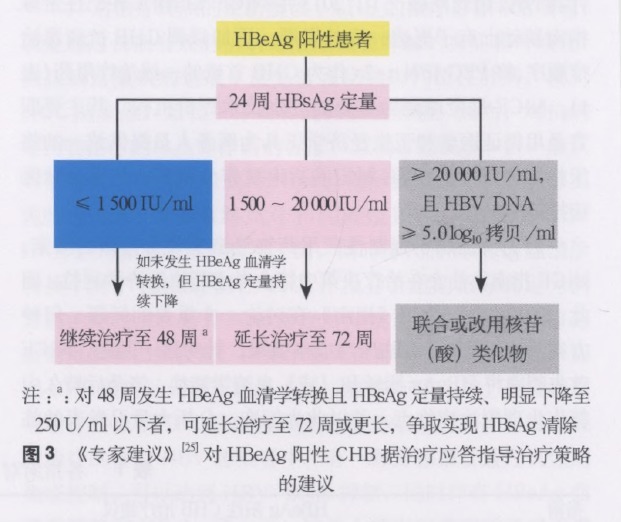
(1) 干扰素治疗 HBeAg 阳性患者 24 周时,如 HBsAg 水平下降至≤1 500 IU/ml,继续治疗至 48 周。对 48 周发生 HBeAg 血清学转换且 HBsAg 定量持续、明显下降至 250 IU/ml 以下者,可延长治疗至 72 周或更长,争取实现 HBsAg 清除;对 48 周仍未发生 HBeAg 血清学转换的患者继续延长治疗至 72 周。如治疗 24 周时,患者 HBsAg 水平下降至 1 500 - 20 000 IU/ml,可继续延长治疗至 72 周(图 3)。
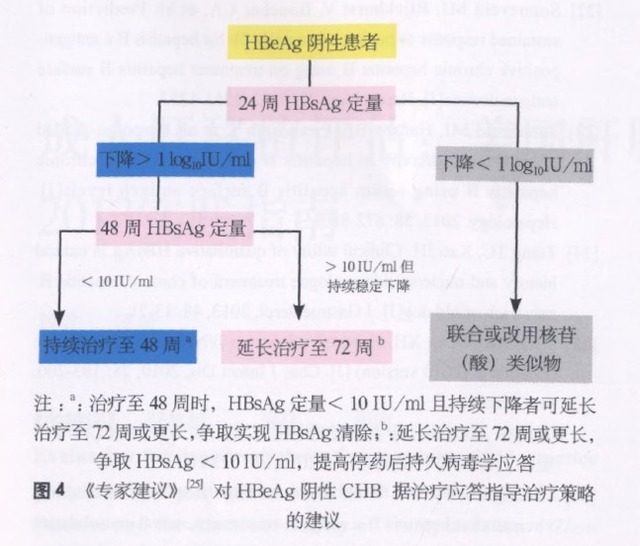
(2) 干扰素治疗 HBeAg 阴性患者 24 周时,如 HBsAg 水平下降 >1 log10 IU/ml,继续治疗至 48 周。治疗 48 周时,HBsAg 水平 <10>10 IU/ml、但仍持续稳定下降的患者可继续延长治疗至 72 周或更长,争取 HBsAg<10IU/ml(图 4)。
相对于 NICE《指南》的推荐,《专家建议》提出的 PEG-IFN α的 RGT 策略更符合中国国情。
与英国 CHB 首选 PEG-IFNα治疗的情况不同,目前我国 CHB 抗病毒治疗中 PEG-IFNα的应用还较为有限,使用 PEG-IFN α的患者以干扰素优势患者,即基线高 ALT 与低 HBV DNA 水平者为主,这类患者预期经过 48 周 PEG-IFN α治疗可实现较高的停药后持久应答。
因此临床关注的是如何进一步提高治疗应答,例如对于 48 周应答更好,但未获得完全应答的患者给出了延长治疗的建议,这是以更高的治疗目标,甚至 HBsAg 清除或血清学转换为治疗目标。在临床实践中,应根据临床实际需求灵活应用这些建议。
3、PEG-IFN α治疗 NAs 经治患者的研究探索:除了现有的推荐外,NICE《指南》对今后 CHB 诊疗的研究方向也给予了建议,这包括 TDF 长期治疗的安全性评估等问题。基于我国的 CHB 诊疗现状,也有一些迫切需要关注的问题,其中 NAs 经治患者的处理是非常重要的问题。
NAs 长期治疗部分应答者包括仅病毒学应答者与病毒学应答且出现 HBeAg 清除甚至血清学转换的患者,这些患者虽已取得部分应答,但难以实现停药后持久应答,无法安全停药。Chaung 等的研究结果显示,接受 NAs 治疗的患者即使在出现 HBeAg 血清学转换后停药,仍有 90% 发生病毒学复发 (HBV DNA>100 U/ml)。
随着临床干扰素应用经验的积累,我国学者逐步开展了针对 NAs 经治患者的临床研究,目前较为一致的结果是 PEG-IFN 治疗长期 NAs 治疗部分应答者可实现较高的 HBeAg 血清学转换率与 HBsAg 清除率,使患者获得安全停药的机会。
Li 等对 192 例 2 年以上 NAs 治疗未获得 HBeAg 清除或血清学转换者,分别给予 NAs 继续治疗或加用 PEG-IFN 治疗 48 周,停药后随访 24 周,结果显示加用 PEG-IFN 能提高联合应答率(HBeAg 清除且 HBV DNA<2 000 U/ml,12. 8% 与 60.2%)。
Yu 等的前瞻性、对照研究纳入经 NAs 治疗获得病毒学应答,且 HBeAg 低水平 (<50 S/CO) 或 HBeAg 清除但抗 -HBe 仍为阴性的患者,分别给予 NAs 继续治疗或换用 PEG-IFN α治疗,结果显示,治疗 48 周换用 PEG-IFN 组 HBeAg 血清学转换率显著高于继续 NAs 治疗组(66.67% 与 2.50%,P<0.01)。
Ning 等用 ETV 治疗 1-3 年 HBV DNA<1 000 拷贝 /ml、 HBeAg 水平 < 100 PEIU/ml 的患者,给予序贯 PEG-IFN α-2a 治疗 48 周或继续 ETV 治疗,结果显示,ETV 治疗组 HBV DNA 检测不到且 HBeAg 清除,HBsAg 定量 <1 500 U/ml 者换用 PEG-IFN α-2a 治疗后 HBsAg 清除达 22.2%。
实际上,结合 NICE《指南》与我国临床实践考虑,NAs 经治患者所面临的问题及目前的研究现状提示了 PEG-IFN“一生一试”在不同情况下的必要性与可能性:首先,对于 CHB 患者,尤其是优势患者应考虑首选干扰素治疗,争取通过有限疗程治疗实现停药后持久应答;其次,对于未能在初治时选择 PEG-IFN 的 NAs 经治患者,仍有机会采用 PEG-IFN“一生一试”追求停药后持久应答。
摘自《中华肝脏病杂志》2014年8月第22卷第8期
